Ley Adriana: La lucha por educar y poner fin a la violencia obstétrica en Chile
Perdió a su hija en agosto de 2017. Según su relato, sus fuertes dolores de parto fueron invisibilizados y la tildaron de exagerada. Adriana Palacios cuenta parte del día que cambió su vida a CHV Noticias, la protagonista de una iniciativa que tiene como objetivo terminar con una lamentable histórica realidad. Una problemática que, además, vuelve a sacar a la luz las diferencias entre el sistema de salud público y privado.
Lunes 13 de septiembre de 2021 | 11:22
4 de agosto de 2017. Adriana Palacios, con 19 años en ese entonces, sentía un fuerte dolor en su vientre: su hija, Trinidad, estaba por nacer. En ese tiempo aún vivía en la comuna de Pozo Almonte, Región de Tarapacá, y el recinto de salud más cercano a su hogar era un Servicio de Atención Primaria de Urgencia (SAPU), a dos cuadras de distancia.
El dolor, cuenta a CHV Noticias, era insoportable. Le habían dicho que tenía 39 semanas, casi 40, pero en realidad eran 42 y dos días. Rápidamente tomó sus cosas y en compañía de su madre llegaron hasta el recinto asistencial público para pedir ayuda y poder dar a luz. Sin embargo, las cosas no salieron como esperaba.
“Los dolores ya no los aguantaba. Estaba muy cansada porque ya llevaba muchos días con trabajo de parto. Con contracciones y tenía mucho dolor, mucho cansancio, hambre, porque no podía comer. Vomitaba con las contracciones, la presión que tenía”, recuerda con la voz temblorosa a través de una llamada telefónica.
Lee también: ¿Qué es el lenguaje inclusivo y el género no binario?
Adriana (23) vivió violencia obstétrica y su caso es uno de los miles que, por años, han sufrido las mujeres en Chile. Una problemática históricamente invisibilizada en nuestro país y a la que hoy se busca poner fin con la Ley Adriana o la Ley de Parto Respetado y fin de la violencia obstétrica.
Este tipo de violencia también se puede calificar como “una violencia de género que ocurre de manera institucionalizada”, dice la abogada, fundadora y directora del Observatorio de Violencia Obstétrica (OVO), Carla Bravo. Un problema que podría tener solución, explica, si se educa a tiempo en torno a este tema. La prevención podría ser la clave. La Ley Adriana también.
¿Qué es la violencia obstétrica?
La psicóloga de OVO, Paulina Sánchez, describe la violencia obstétrica como una “que se ejerce en el cuerpo sexual y reproductivo de la mujer, y las personas gestantes”, y concuerda con Bravo en que es de tipo “institucional en la medida en que está inserta en todo lo que es la institución de la biomedicina, que funciona con un modelo tecnocrático y patriarcal, y que a lo largo de muchos años transmite una formación donde se reproduce una forma (errónea) de comprender el cuerpo sexual y reproductivo de la mujer”.
Además, Sánchez recalca que los funcionarios que trabajan en estas instituciones también son propensos a ser víctimas de este tipo de violencia hacia la mujer. “Los mismos profesionales de la atención al parto, habiendo estudiado, siendo todo una cultura que funciona y comprende la sexualidad y la reproducción de cierta manera, tienden más a normalizar la forma de parir y nacer que se constituye como violenta”, detalla.
En concreto, “son acciones u omisiones que se dan en este periodo de gestación parto y postparto, que es ejercida por profesionales o técnicos de la atención al parto. Se da en el ámbito público o privado, genera daño físico o psicológico”, continúa Sánchez.
La psicóloga agrega que tiene dos formas de manifestarse: a través de la excesiva medicalización y la manifestación de malos tratos hacia las mujeres.
La primera forma se refiere a “inducir o apresurar los procesos fisiológicos o psicológicos naturales” con prácticas inadecuadas, muchas veces por “necesidades de los equipos médicos”, como las cesáreas innecesarias.
Por otro lado, la segunda se refiere a los tratos indignos, ya sean verbales, discriminatorios, físicos –como golpes o manotazos–, comentarios como “si te gustó abrir las piernas ahora aguántate el dolor”, inhibición de la expresión del dolor, “maltratos que principalmente se dan más en el ámbito relacional entre quienes atienden el parto y las mujeres”, añade la profesional.
Lee también: Emergentes 2, capítulo 3 | Doulas de aborto: El derecho a sanar el duelo
***
Adriana tenía 18 años cuando supo que estaba embarazada por primera vez y cumplió los 19 en ese proceso. Comenta que luego de acudir al SAPU tenía la esperanza de que la derivaran a urgencias al hospital, pero eso nunca sucedió.
Días antes, dice, había ido a controles al Hospital de Iquique, a dos horas desde su hogar en ese entonces, pero la devolvieron en todas las oportunidades.
Ese 4 de agosto de 2017, mientras Adriana sufría por las contracciones en el SAPU de Pozo Almonte, también tuvo que lidiar con los comentarios de quienes la atendieron. “La doctora me decía que estaba exagerando, que los dolores nunca iban a ser tan extensos… era mi primer embarazo y no sabía de eso, y el dolor que sentía era real. Fue horrible”, recuerda.

Esa situación fue solo el inicio de la herida que Adriana nunca podrá sanar: la muerte de Trinidad. Según recuerda, la información errada que le dieron en uno de los últimos controles que tuvo en Iquique podría haberle salvado la vida a su hija, quien finalmente se ahogó por pasarse de semanas de gestación.
“La doctora me dijo con estas palabras: ‘tú diste mal la fecha en la que te metiste con el cabro y no tení’ las semanas que te pusieron en Valparaíso’ y me bajó las semanas de 41 y 5 a 39 y algo. Entonces, cuando yo tenía 42 y algo días, en el carnet donde ella me bajó la fecha decía 41 y algo recién, entonces se pasó de semanas. La Trini no tenía espacio, le quedaba poco líquido y se empezó a ahorcar con su cordón umbilical”, comenta Adriana.
Lee también: A cuatro años de su vigencia: ¿Se cumplen los protocolos en la ley de aborto bajo 3 causales?
El trauma perinatal
La psicóloga Paulina Sánchez explica que en un parto hay ciertas características que siempre deben estar presentes y que ese momento “requiere de un estado psicológico basado en la confianza” que se quebranta cuando se comete violencia obstétrica, arruinando el vínculo, además, de la madre con su hijo.
“Aumentan los niveles de estrés y al ocurrir una situación que es desestabilizante, en el sentido de que no es esperable y no es lo que el cuerpo está requiriendo en ese momento, se tienden a generar estados traumáticos”, describe la psicóloga de OVO y señala que se genera una categoría en particular asociada al hecho puntual de la violencia obstétrica: el trauma perinatal, erróneamente confundido con la depresión postparto.
“Esta categoría tiene que ver con situaciones que desbordan la capacidad de las mujeres para poder afrontar esta angustia”, comenta la especialista y detalla que “el trauma perinatal está asociado a síntomas del tipo tener imágenes repetitivas del parto, luego de haberse ido a la casa y no poder conciliar el sueño, tener pensamientos intrusivos respecto a la intervención que se realizó o a la episiotomía. Tener frases que se repiten constantemente, tener niveles de angustia que inhiben la función del dormir, pero también que interfieren principalmente en poder satisfacer las necesidades y el vínculo con el bebé. Sentimientos de culpa, sensación del cuerpo usado, el cuerpo objeto”.
Lee también: Psicóloga perinatal y autoestima en la gestación: "Ni en la maternidad ni en el embarazo existe la perfección"
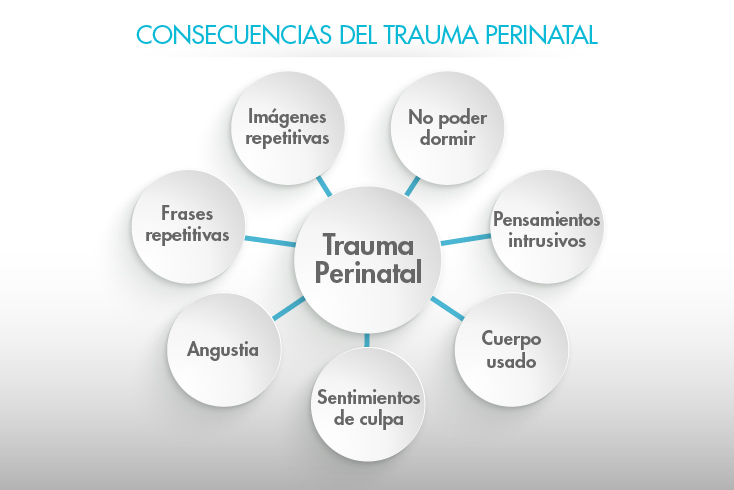
En ese sentido, expone que uno de los mayores problemas que existen en el sistema de salud, en el área que se dedica a la atención del parto, es que el trauma perinatal no está categorizado y es una situación más bien normalizada e invisibilizada. “Las mujeres tienden a escuchar comentarios como ‘bueno, tu bebé está vivo, tú estás físicamente bien, entonces sigue adelante’. Sin embargo, internamente están muy mal”, continúa Sánchez.
Según la psicóloga, las mujeres “tienen consecuencias gravísimas porque está súper poco visibilizado en los centros de salud, entonces también lo tienden a confundir con una depresión postparto y es muy importante poder distinguir que no son lo mismo” porque “las medican y eso les genera mayor daño”.
***
Luego de la muerte de Trinidad, Adriana no recibió ningún tipo de ayuda psicológica. “Me negaban la atención en los centros, en especial en Pozo Almonte. No me querían atender y en Iquique me dijeron que tenía que ir a la asistente social para sacar una hora al psicólogo y cuando yo quise hacerlo no me prestaron servicio”, cuenta. “Al final tomé un psicólogo privado. Yo me lo pagué”, agrega.
Tuvieron que pasar dos meses para tener el valor y hablar de lo que le había ocurrido con un profesional, aunque admite que volver a abrir esa herida “fue fuerte. Lo que yo más traté en ese momento era evitar el tema”.
Luego de ese periodo, Palacios tomó la decisión de dejar su hogar e irse a vivir a Valparaíso. “Después no aguantaba vivir allá. Era mucho”, recuerda con dolor.
“El 80% de las mujeres siguen pariendo en posición litotómica", Carla Bravo, directora de OVO
Violencia obstétrica en Chile
La violencia obstétrica en Latinoamérica es un fenómeno generalizado, que ocurre tanto en países que lo tienen regulado como en los que no, explica la directora de OVO, Carla Bravo.
En Chile, la situación es preocupante y, dentro de los temas que se destacan, está el alto índice de cesáreas que se realizan en nuestro país, sobre todo en el ámbito privado, donde la tasa de estas intervenciones es cercana al 70%, “en circunstancias en que la OMS recomienda que no supere un 15%”, detalla Bravo.
“El 80% de las mujeres siguen pariendo en posición litotómica (ginecológica), esto es acostadas, sin que se les permita libertad de movimiento”, continúa la directora de OVO y añade que la misma situación se repite con la prohibición de la ingesta de agua y alimentos durante el parto, la episiotomía –incisión en el perineo–, la maniobra de Kristeller –empujar el abdomen para mover al feto–, entre otras. “Es un fenómeno lamentablemente muy generalizado”, reflexiona.
La “Primera encuesta sobre el nacimiento en Chile”, realizada en 2018 por la fundación OVO, donde se describieron las experiencias de 11.357 mujeres que parieron entre los años 1970 y 2017 en diferentes recintos de salud, públicos y privados, arrojó cifras preocupantes, no habiendo una gran diferencia entre las décadas que pasaron.
Es más, entre 2014 y 2017, casi el 80% de las encuestadas parió en posición litotómica; a más del 70% de ellas se les prohibió la ingesta de alimentos y/o líquidos en el proceso en hospitales y a más del 60% se les restringió en clínicas; a más del 40% se les realizó una episiotomía y, en promedio, a cerca de un 30% se les practicó la maniobra de Kristeller –estas dos últimas en recintos públicos y privados–.
Otro de los datos es que, dentro de la categoría de “incumplimiento de recomendaciones para una experiencia positiva de parto”, a más del 60% de las mujeres que participaron del estudio dentro del último periodo se les prohibió estar acompañadas durante el parto en hospitales, mientras que a un 20% se les privó en clínicas.

Años de lucha en el Congreso
Luego de tres años estancada en el Congreso, el miércoles 18 de agosto de 2021 se aprobó por unanimidad la idea de legislar sobre la Ley Adriana, una iniciativa que surge por el caso de Adriana Palacios y que se plantea como una de las posibles soluciones para frenar esta situación, educar y también cambiar el paradigma instaurado en la sociedad en torno a la forma de parir.
Según comenta Adriana a CHV Noticias, todo partió gracias a su madre, Jaqueline, quien difundió su caso junto a su grupo de amigas en las redes sociales. Así fue como se enteró la actual diputada Claudia Mix (Comunes), una de las principales impulsoras de esta iniciativa ingresada en octubre de 2018 en la Comisión de Salud para pasar, al tiempo después, a la de Mujeres y Equidad de Género, presidida por la diputada Maite Orsini (RD).
“El objetivo principal de este proyecto reeduca. Busca regular el parto respetado en Chile, garantizar y promover los derechos de la mujer, del recién nacido y la familia o pareja en el ámbito de la gestación como del preparto, el parto, el postparto y también del aborto, que está considerado en las causales que ya la ley contempla”, explica la diputada Mix.
“Hay efectivamente un tema en la salud ginecológica y sexual de las mujeres del que tampoco nadie se hace cargo, entonces quisimos incorporar todo este ámbito en esta ley, no solo en el momento del parto”, detalla la diputada.

Lee también: Tras estudio de Corporación Miles: ¿Por qué las farmacias desmienten el aumento de precios en anticonceptivos?
Desde 2018, este proyecto de ley se ha redactado en la mesa de Parto Respetado. Carla Bravo explica que esta ley busca “cambiar el paradigma del nacimiento en Chile, no a través de una amenaza de sanción, que es lo que usualmente nosotros tenemos en nuestro país”, sino que a través de la educación poder hacer un cambio y así marcar un antes y un después.“Establece ciertos pilares, estándares y garantías para las mujeres, para sus recién nacidos y para las familias en todo el ámbito de la atención sexual y reproductiva, con especial énfasis en la gestación, parto y postparto. Se establecen, además, mecanismos de prevención para la violencia obstétrica, se asegura o se pone como centro la voluntad de la mujer, su querer, su sentir y el saber propio del personal de salud”, añade la abogada.
“Cambiar el paradigma del nacimiento no a través de una amenaza de sanción", Carla Bravo, directora de OVO
Otra cosa importante de esta iniciativa es que se pone como obligación el deber de informar continuamente a la mujer sobre todos los procedimientos que se le están realizando, porque “muchas veces a las mujeres se les interviene sin decirles qué es lo que les están haciendo y por qué”, comenta Bravo, además de algunas sanciones en casos específicos, capacitaciones al personal de salud e incluso cambios en las mallas curriculares de las universidades.
“Es una ley que nosotros, decimos en todos lados, se basa en un enfoque preventivo y no punitivo”, continúa la directora de OVO.
En ese mismo sentido, otro de los puntos importantes que incluye esta ley es el “Plan de Parto”, “un documento escrito en el que la mujer da a conocer a la clínica, o al hospital, y a su equipo cuáles son sus preferencias respecto del parto”, detalla Bravo y agrega que “se expresa su voluntad y se obliga, de alguna manera, a que los médicos la consideren”, manteniendo todas las precauciones y cuidados que se requieren en ese momento.
La psicóloga Paulina Sánchez agrega que muchas veces sucede que “los equipos se ríen de los planes de parto, no los validan, y en términos de evidencia de estudios en relación al trauma perinatal y las experiencias de parto, lo que más genera experiencias traumáticas es la percepción de interacciones con el equipo de salud donde no se permitió la autonomía”.
¿Cómo evitar el trauma perinatal?
Para Sánchez, la clave está en que antes de que las mujeres egresen del recinto donde tuvieron a sus guaguas se identifique y se monitoree “su estado de salud mental perinatal” para poder hablar de su experiencia.
Otros puntos importantes que plantea la psicóloga de OVO es que la mujer quede “enlazada a un lugar donde pudiese hablar de su experiencia de parto libremente, con profesionales especializados”, que se pueda difundir socialmente lo que es la violencia obstétrica y sus consecuencias, valorar la salud mental materna o asistir a grupos terapéuticos.
–¿Es posible que una mujer sufra violencia obstétrica y no se de cuenta inmediatamente?
–Sí, es muy común, porque es una violencia que culturalmente está muy normalizada. Cuando hay salas comunes y algunas por ejemplo están quejándose de dolor, otras le dicen "no, pero quédate callada porque o sino que te van a retar". Entre las mismas mujeres nos vamos transmitiendo información en relación al parto y nacimiento donde nos quitamos la autonomía, entonces también vamos normalizando que otros nos digan cómo tienen que ser las cosas más que nuestra conciencia corporal o nuestras necesidades psicológicas.
Dado lo anterior, Sánchez argumenta que la aprobación de la ley es importante porque “si no reconocemos la violencia no es posible una reparación, no es posible que las víctimas puedan dar cuenta de lo que vivieron, no solamente por el ámbito legal, la restitución de derecho, sino que también un reconocimiento social y cultural que permite la sanación”.
Diferencias entre el sistema público y privado
El día en que Adriana asistió al SAPU de Pozo Almonte con fuertes dolores en su vientre, le dijeron que no estaba lo suficientemente dilatada para parir a Trinidad, razón por la que no la trasladaron al hospital. Horas después su hija murió.
“Me hacían tacto. Me decían que todavía no estaba totalmente dilatada, que tenía que esperar un parto vaginal porque era joven para hacerme cesárea”, cuenta Palacios.
Lo que le sucedió a Adriana es una de las problemáticas que preocupan en lo que respecta a la violencia obstétrica en Chile: las cesáreas, una intervención cuestionada y que, según expertos, solo se debe realizar en casos que sí lo requieren, como el de ella.
Desde el Colegio de Matronas y Matrones de Chile señalan que en el país este tema está visto como una “empresa sanitaria que vende servicios”, según palabras de la presidenta del gremio, Anita Román.
“Chile tiene un 50% de cesáreas, cuando la OMS está pidiendo que nos acerquemos al 20%”, dice y agrega que, de ese porcentaje, “el 70 está en el sector privado y 30 en el público”, algo que no debería pasar.
De acuerdo a Román y a su experiencia trabajando en la urgencia obstétrica, la diferencia entre los dos sistemas de salud es muy grande.
Por un lado, “en el privado las cesáreas están supeditadas a los equipos, porque son individuales, y no pasa más allá de dos, tres, cinco horas de una probabilidad de parto normal y, si presenta cualquier signo que evidencia que va a ser un parto laborioso, se pide cesárea”, detalla.
Lee también: "Perdí todo, perdí mi hija y perdí mi útero": Luchan por justicia tras la muerte de sus hijos por violencia obstétrica“En cambio en el sector público, a mí me tocó vivirlo, hay mujeres que no necesitan pedir una cesárea porque no se las van a hacer. Las sometemos a un proceso súper tortuoso, muchas veces con muchas dosis de anestesia y al final se van con una frase muy triste: ‘¿viste que podía ser un parto normal?’, y llevaba dos días con dolor”, continúa Román y añade que “tenemos que revisar dónde tenemos que bajar la tasa de cesáreas y dónde hacer la cesárea necesaria”.
En ese sentido, otro de los datos relevantes que arrojó el estudio realizado por OVO fue que a más del 50% de las mujeres que parieron en una clínica, entre 2014 y 2017, se les realizó una cesárea.

Román, además, insistió en que uno de los problemas de fondo es la diferencia entre la atención pública y privada en Chile. Según sus palabras, de los 69 hospitales que existen a lo largo del país, no más de 20 tienen “salas de atención integral de parto”, algo que depende “única y exclusivamente de la voluntad de director del recinto para cambiar las infraestructuras”, detalla.
“Son muchos años en que todas las matronas del sistema público han tratado de cambiar esta forma de asistir”, continúa la presidenta del gremio y enfatiza en este cambio de paradigma debe estar acompañado de “un compromiso del Estado que no lo cambie ningún Gobierno”.
***
Luego de la muerte de Trinidad, Adriana estuvo hospitalizada, completamente sedada, sin saber que su caso ya comenzaba a repercutir gracias a la difusión de su madre.
“La enfermera, la matrona y unos doctores me dijeron que tenía que borrar eso o sino iba a recibir una demanda del hospital”, recuerda Adriana. “Yo no sabía, en ese momento no tenía celular, estaba completamente drogada con lo que me habían dado para tenerme tranquila”, continúa. Nunca supo quiénes eran y en julio de 2019 decidió presentar una demanda al Servicio de Salud de Iquique por presunta responsabilidad en la muerte de su hija.
CHV Noticias contactó al Servicio de Salud de Iquique, quienes respondieron que "en ninguno de los registros se consignan amenazas en contra de la paciente"Por otro lado, desde la Corporación Municipal de Desarrollo Social de Pozo Almonte (Cormudespa), señalaron en un comunicado que comprenden su situación y que Adriana "fue atendida con diligencia en cada una de las etapas de su embarazo, poniendo a su disposición todos los medios profesionales y técnicos de los cuales disponemos como atención primaria de salud".
Desde el Hospital de Iquique, en tanto, manifestaron que "lamentamos lo sucedido, y además hemos colaborado y entregado toda la información requerida para el proceso de mediación y judicial iniciado por la paciente" y que como una manera de mejorar la atención en casos de duelos perinatales, ahora tienen un equipo psicológico especializado.
***
Desde aquel hecho que le cambió la vida, Adriana Palacios hoy es madre de Gaspar, de 1 año y 8 meses. Cuenta que ha sido un proceso complicado y que le costó volver a asumirlo porque no pudo ocupar las cosas que le tenía a su hija. Pero se siente feliz.
“De la Trini me quedé con todas sus cositas, con todo, pero nunca las pude llenar, nunca ocupé su cuna. Nunca le pude poner su ropa. Vivirlo ahora igual fue chocante… pero bonito”, comenta. “Igual me marcó un poco que fuera niñito”, continúa.

A través de este reportaje, Palacios envía un mensaje a todas las mujeres que han tenido que pasar por la misma situación o que han sufrido algún tipo de violencia obstétrica: “Hablen, no se queden calladas. Si no les gusta algo, si no se sienten cómodas, hablen, pidan sus derechos”.
La joven, cuya historia impulsó la creación de una ley que previene la violencia obstétrica, y a su vez de género en nuestro país, actualmente estudia técnico en enfermería y después, confiesa, pretende estudiar obstetricia.